Dans l’intestin a lieu la digestion des aliments en nutriments afin de permettre leur absorption. Une fois formés, les nutriments (glucose, acides aminés, acides gras) traversent la muqueuse intestinale, passant ainsi de la lumière intestinale au sang ou à la lymphe.
Ils passent donc de l’extérieur vers l’intérieur de notre organisme. Dans une condition physiologique saine, la muqueuse fonctionne comme une barrière sélective : elle laisse passer les nutriments, mais bloque les substances potentiellement nocives pour notre organisme (bactéries, toxines, substances inflammatoires, etc.).
Pour assurer cette fonction, la muqueuse est composée de plusieurs couches : le mucus, les cellules épithéliales (étroitement liées par des jonctions serrées) et le système immunitaire.
Cependant il arrive, pour diverses raisons, que cette barrière ne fonctionne pas correctement. Quelles en sont les causes et les conséquences ? Qu’est-ce que le Syndrome de l’hyperperméabilité intestinale ?
Comment se manifeste une hyperperméabilité intestinale ?
Lorsque la perméabilité de la muqueuse intestinale est altérée, nous pouvons parler de Syndrome l’hyperperméabilité intestinale (Leaky Gut Syndrome). Les symptômes associés à cette condition sont nombreux et variés. Car l’intestin est interconnecté à de nombreux autres organes et systèmes de notre corps : le système immunitaire, le métabolisme, l’estomac, le cerveau, le foie, etc.
Parmi les symptômes les plus courants, il y a :
- Les troubles intestinaux : IBS, diarrhée, constipation ;
- Les troubles mentaux : anxiété, dépression ;
- Les problèmes immunitaires : thyroïdite, diabète, psoriasis, allergies, intolérances alimentaires (comme la maladie cœliaque).
Bien que très différents, les symptômes que nous avons évoqués dépendent tous d’une altération de la perméabilité de la muqueuse, causée par le relâchement des jonctions serrées des cellules de l’épithélium.
Lorsque l’espace entre ces cellules s’agrandit, de nombreuses substances – notamment des agents irritants et des substances nocives – peuvent traverser la barrière et activer le système immunitaire sous-jacent ainsi que les terminaisons nerveuses, entraînant divers symptômes.
Enfin, l’intestin hyperperméable peut entrainer des carences nutritionnelles. En effet, la muqueuse, irritée, ne peut plus assurer correctement sa fonction d’absorption : les nutriments, restent dans la lumière intestinale et sont éliminés dans les selles provoquant des carences en fer (anémie) en vitamines et minéraux.
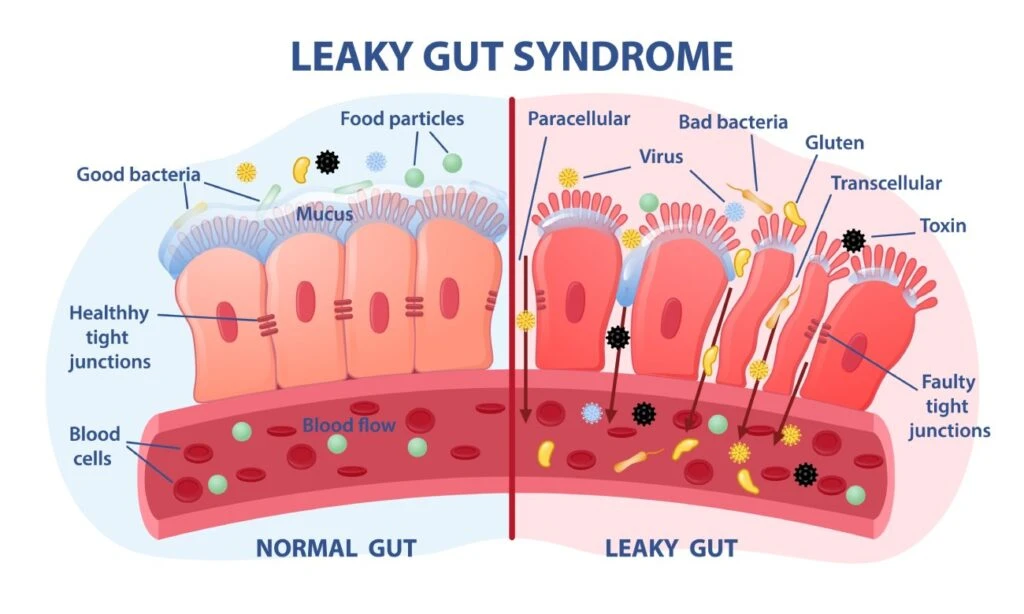
Causes de l’hyperperméabilité intestinale
Tout ce qui peut altérer la structure de la muqueuse intestinale peut augmenter la perméabilité intestinale. Cela inclut tous les facteurs susceptibles d’irriter la muqueuse, de réduire la couche de mucus ou de relâcher les jonctions serrées entre les cellules de l’épithélium.
Parmi les causes de l’hyperperméabilité intestinale, nous trouvons :
- Le stress ;
- Les contaminants environnementaux et alimentaires ;
- L’alcool ;
- Mauvaise qualité des aliments (excès de sucres raffinés, de farines raffinées, de produits transformés et industriels, d’additifs alimentaires) ;
- Médicaments (protecteurs gastriques – inhibiteurs de la pompe à protons – et analgésiques) ;
- Infections intestinales ;
- Inflammations intestinales ;
- Dysbiose.

La dysbiose peut être causée par un usage incontrôlé et/ou excessif d’antibiotiques, ou par une mauvaise alimentation. Elle peut notamment être due à une faible consommation de fibres (à travers les fruits et légumes) et de probiotiques (à travers le yaourt ou le kéfir), mais aussi à une consommation excessive de viande rouge ou de protéines en général.
Que manger pour une perméabilité intestinale optimale ?
L’alimentation joue un rôle fondamental dans la perméabilité intestinale. Certaines substances contenues dans les aliments peuvent en effet altérer les jonctions serrées entre les cellules de l’épithélium de la muqueuse intestinale et, par conséquent, augmenter sa perméabilité.
Parmi ces substances figurent les sucres simples (glucose et fructose) consommés en excès, les additifs alimentaires et les acides gras à longue chaîne (présents dans l’huile de palme, l’huile de coco, le fromage, etc.).
Concernant les aliments à privilégier en cas de perméabilité intestinale, nous trouvons ceux qui contiennent des substances bénéfiques pour notre microbiote : fibres, prébiotiques et probiotiques.
Il est conseillé suivre un régime méditerranéen, privilégiant les légumes, les céréales complètes, les légumineuses, l’huile d’olive extra vierge, le yaourt et le kéfir, tout en réduisant la consommation de sucre et de matières grasses.
Quant aux fruits, il est conseillé de consommer ceux à faible teneur en fructose : kiwi, ananas, fruits des bois et fraises.
Une période de repos intestinal peut également être bénéfique. Elle consiste notamment à :
- éviter ou limiter le gluten (en privilégiant le riz, le sarrasin et l’amarante), la viande rouge et les matières grasses ;
- privilégier les aliments frais (non transformés) et les liquides (soupes, bouillons, etc.).

Comment soigner la perméabilité intestinale ?
Tout d’abord il est possible de confirmer le diagnostic du Syndrome de l’hyperperméabilité intestinale à travers un test prescrit par votre médecin ou un gastro-entérologue.
Il s’agit d’une analyse des selles mesurant le taux de zonuline, une protéine modulant les jonctions serrées responsables de la perméabilité intestinale.
Une fois le diagnostic posé, il convient de suivre un régime alimentaire adapté et les recommandations du médecin. L’utilisation de probiotiques (sous forme de compléments alimentaires) et de substances naturelles bénéfiques pour la muqueuse intestinale (comme les polysaccharides, les polyphénols et les résines), peut également être utile.
